- · 《医疗装备》栏目设置[05/29]
- · 《医疗装备》数据库收录[05/29]
- · 《医疗装备》收稿方向[05/29]
- · 《医疗装备》投稿方式[05/29]
- · 《医疗装备》征稿要求[05/29]
- · 《医疗装备》刊物宗旨[05/29]
回归价值医疗,未来的医疗支付模式长啥样?
作者:网站采编关键词:
摘要:导语:上篇主要讲了商业健康险从源头患者发病几率上进行健康管理,减少发病患者以及重病患者数量,来控制医疗成本,本篇为中篇,主要讲讲DRGs的价值和实施路径,是如何通过诊断
导语:上篇主要讲了商业健康险从源头患者发病几率上进行健康管理,减少发病患者以及重病患者数量,来控制医疗成本,本篇为中篇,主要讲讲DRGs的价值和实施路径,是如何通过诊断病例组合理定价,帮助医保侧去控费的。

如果说商业健康险是“控患”的策略,那么DRGs则主要是“控医”的策略。目前患者生病后,大部分的医疗费用都由个体医生来决策,有没有更合理办法?一方面保证患者疗效,另一方面节省医保开支,下面来看看DRGs是如何来解决的。
一、DRGs到底解决什么问题?
从我们身边现实的案例来看,患者大部分的花费在到院的检查,购药,手术治疗费上面,同时医保的最大开销也在于此。据2012年的美国医学研究所(IOM)的统计,美国每年像误诊产生的不必要治疗开销,以及各种无效治疗造成浪费,合计金额高达7500亿美元,这是一个非常吓人的数字。
但是站在非公益,商业理性人的角度,对于医疗机构来说,他们可能并不会站在为患者节约钱的角度这么想,尤其是目前的整个经济大环境下面,在民营医院里更为现实,多收病人多开药多开检查,才是增收的最好办法,一些无良的医疗机构更是可以打着,无法规避医疗风险的缘故,不关注患者本身病情变化,粗糙开具诊断,之后再根据结果下方开药,因为本身医疗也有很大的不确定性,以及个体化差异,就算是误诊也难以界定。
根据我国的民法典以及结合律法网站的资料,我了解到我国目前对医疗责任的归属分为有过失和无过失的两种,如下:

1、无过失的误诊误治
(1)疾病早期症状不典型,其发生、发展,演变过程未显现;
(2)疾病成因未知,缺乏有效的诊疗手段;
(3)特殊少见病、疑难病难于及时明确诊断;
(4)技术水平、设备条件的限制;
(5)患者个体差异;患者及家属隐瞒重要病史或不执行医嘱进行相关辅助检查。
2、有过失的误诊误治:
(1)病史采集草率,忽视相关病史采集;
(2)体格检查不认真,遗漏重要阳性体征;
(3)忽视必要的鉴别诊断;
(4)不认真、不及时解读相关辅助检查结果;
(5)盲目自信,不听取他人意见或上级医生的指示;在规定时间内诊断不明,疗效不理想病例,不请会诊;
(6)不钻研业务,技术水平低下,对应该而且可以认识的疾病不认识。
《误诊导致的医疗费用可以要求赔偿吗》-华律网整理
如果大家仔细看看,不难发现这段描述里面,能绝对性量化的东西是比较少的,定性的内容的颗粒度也比较宽泛的,所以较难界定医疗责任的边界,到底是医疗水平限制了医生的发挥,还是你明知故犯去为私利坑患者,这个真的就是只能靠运气了。
希望自己每次遇到的都是一个有职业操守,且有专业技能的医生,当然市面上的大部分医生也是高尚的,我不是在贬低医生这个职业,而是说不排除有这种可能性,极个别搞坏医疗口碑的医生。
所以针对上面谈到的问题,国家近几年也不遗余力地推广DRGs付费,就是为标准化治疗手段,合理预估费用,来遏制这些不合理的现象发生。
相比较与原先的按项目支付的方式,DRGs付费还是有着明显优势的,规避了过度检查、过度治疗、过度用药等等一系列问题的发生,但是它的适用范围是有一定限制的,这是它的缺陷,不过未来随着数据逐渐丰富,政策标准逐渐完善,会越来越好的,先抓主要矛盾,把住院开销的大头问题解决了,我觉得已经是一大功绩了。
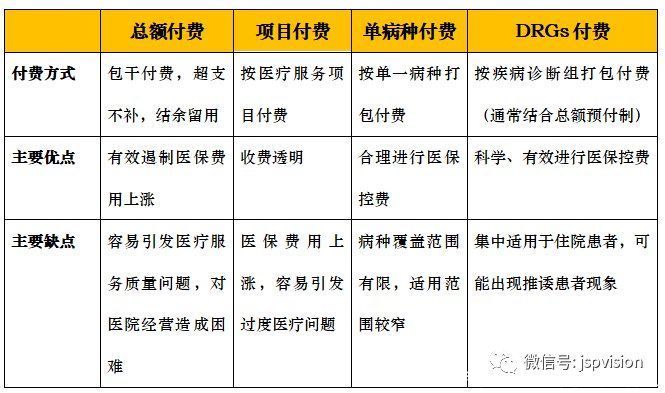
所以总结一下,DRGs最核心的价值就是转变了医疗服务的激励目标,从激励多做项目多拿钱,转变到按规服务结余自留,“避免过度医疗,设定合理开销”-控医。
二、什么是DRGs,它是如何运作的?
首先DRGs本质上它是一种医疗质量的管理工具,主要应用于短期住院医疗服务绩效评价以及医保付费额度的控制管理。
DRGs付费的科学性在于,它是以病例组合的最佳临床路径为循证依据的,同时又通过全量大数据的研究方法不断进行迭代升级的,要知道中国14亿人的医保各类消费数据,医院的病案数据等都会上传至国家,所以有了这些数据之后,就可以基本评估出一个病例组大概的花费是多少。
DRGs付费一般遵循以下设计:
 1. 基础费率
1. 基础费率
文章来源:《医疗装备》 网址: http://www.ylzbzz.cn/zonghexinwen/2021/0622/1855.html